El dolor lumbar o lumbalgia es el dolor que se localiza en la zona baja de la columna, y que afecta alguna parte que se extiende desde la parte más baja de los arcos costales a nivel posterior hasta la zona más baja de los glúteos, con o sin irradiación a las extremidades inferiores.
Se considera uno de los motivos principales de consulta a los servicios médicos y se estima que aproximadamente un 70-80% de las personas lo presentará a lo menos una vez en la vida.
Se ha considerado de forma errónea que en un 80-90% de los casos de dolor lumbar la causa es desconocida. Sin embargo, con un estudio minucioso del paciente, normalmente es posible identificar y tratar la causa del dolor. Este puede derivarse de afectación de nervios, músculos, ligamentos, discos intervertebrales, así como órganos de la cavidad abdominal (aorta, páncreas, riñones,…)
En la mayoría de las ocasiones se debe a causas biomecánicas tales como traumatismos, esguinces, capacidad muscular disminuida o falta de flexibilidad. El mal control muscular, la degeneración, hernia o rotura de discos intervertebrales, ciática, o exceso de peso, son otras causas que la pueden desencadenar.
Las enfermedades inflamatorias de las articulaciones (artritis) con los trastornos gastrointestinales y genitourinarios también pueden causar dolor lumbar como clínica asociada.
Resulta importante y merece una especial atención, la distinción entre un dolor cuyo origen sea de tipo mecánico del no mecánico, ya que se pueden presentar cuadros clínicos que pueden comprometer la vida del paciente de forma más o menos inmediata.
La presencia de un dolor lumbar diurno y nocturno, que no cede con el reposo y que puede alterar el sueño tiene que ponernos en alerta. Su origen puede ser infeccioso (discitis u osteomielitis), tumoral (metástasis, sarcomas, linfomas, etc..) o visceral (aneurisma de aorta, pancreatitis, embarazo ectópico, etc..).
En la población con edad avanzada las fracturas por osteoporosis incrementan la posibilidad de aparición de dolor.
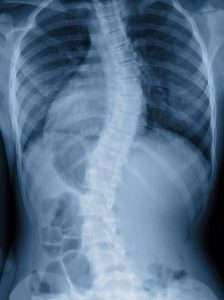
La escoliosis idiopática es el desarrollo de una curvatura patológica de la columna que se presenta en tres planos y, aunque su causa es desconocida (idiopática), se han propuesto como causas posibles factores genéticos, hormonales, anomalías de crecimiento, alteraciones musculares, etc..
Puede producirse durante todo el crecimiento y desarrollo y en el adolescente se detecta habitualmente durante el estirón característico de la adolescencia.
Los programas de cribado escolar (que en muchos países todavía utilizan) resultan interesantes de realizar ya que las consecuencias evitables con importantes. Estos programas tienen el objetivo de detectar la escoliosis con antelación suficiente para poder aplicar tratamiento con corsés, en lugar de hacerlo cuando la única opción es la corrección quirúrgica.
Las tres opciones principales de actuación son la observación, la utilización de ortesis y algún tipo de estabilización quirúrgica.
Se define como la presencia dentro del canal medular cervical de material discal, bien por delante del ligamento intervertebral o bien por detrás que produce compresión de las estructuras nerviosas.
Puede ser aguda tras un antecedente traumático o subaguda /crónica instaurada de manera insidiosa (discopatía degenerativa). La clínica abarca desde un dolor cervical leve a una afectación de raíces nerviosas (dolor y parálisis/déficit motor en el miembro hasta la mano).
Con una hernia de disco en su cuello, se puede tener dolor al mover el cuello, dolor profundo cerca o por encima del omóplato o dolor que se irradia a la parte superior del brazo, al antebrazo o a los dedos.
Es importante destacar que el diagnóstico de hernia discal cervical no implica tratamiento quirúrgico de entrada.
La indicación quirúrgica como primera opción de tratamiento en una cervicobraquialgia (dolor cervical y extremidad) es la presencia de déficit neurológico, sobre todo motor (no puede mover), que se mantiene a pesar de tratamiento conservador.
En los casos de hernia discal con déficit neurológico no progresivo parece haber unanimidad en el sentido de realizar inicialmente tratamiento conservador vigilado.
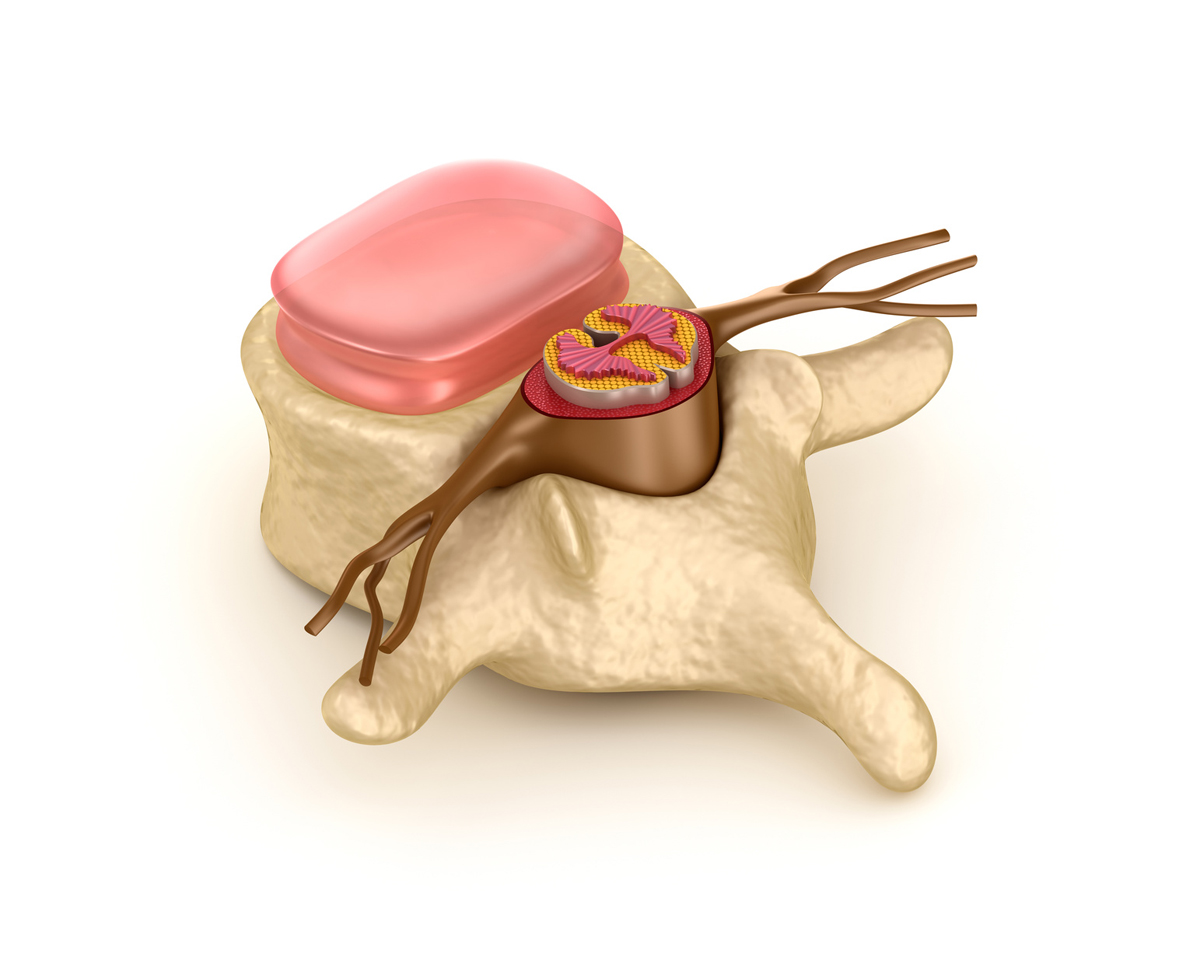
La lumbociatalgia la definimos como el conjunto de manifestaciones clínicas derivadas del compromiso (compresión) de una raíz nerviosa lumbosacra. Las vértebras de la columna están separadas por discos. Estos discos le suministran amortiguamiento a la columna vertebral y espacio entre las vértebras.
El dolor ocurre cuando el núcleo pulposo del disco intervertebral (todo o parte), atraviesa la parte debilitada del disco. Esto ejerce presión sobre los nervios cercanos.
Cabe recalcar que no toda ciática tiene dolor lumbar. En ocasiones en cuadro se manifiesta solamente como un dolor irradiado sin dolor local lumbar.
Con una hernia de disco en la región lumbar, se puede tener dolor en una parte de la pierna, la cadera o los glúteos. Del mismo modo se pueden experimentar sensaciones en la parte posterior de la pierna o la planta del pie y/o debilidad de la extremidad.
La herniación del disco intervertebral es la causa más frecuente de lumbociática en jóvenes (20-50 años) y la enfermedad degenerativa vertebral constituye la causa más frecuente de lumbociática por estenosis (estrechamiento) del canal espinal y suele observarse en individuos mayores de 50 años.
Radiculopatía es cualquier enfermedad que afecte las raíces nerviosas de la columna. Una hernia discal es una causa de radiculopatía.
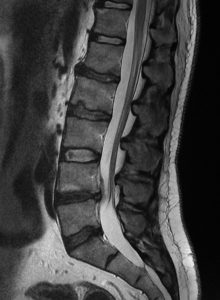
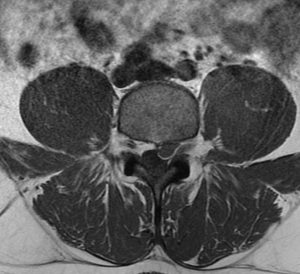
Un estudio físico asociado a pruebas complementarias ayudan a establecer y confirmar el diagnóstico.
Tratamiento
El primer escalón para realizar un tratamiento de un paciente diagnosticado de hernia discal es un período corto de reposo con analgésicos y antinflamatorios seguidos de fisioterapia. La mayoría de las personas que siguen estos tratamientos se recuperarán y volverán a sus actividades normales. Un pequeño número de personas necesita más tratamiento que puede incluir inyecciones con corticoides o cirugía.
Los antiinflamatorios no esteroideos (diclofenaco, ibuprofeno, indometacina, naproxeno,..) se utilizan para controlar el dolor prolongado, pero los narcóticos se pueden administrar si el dolor no se controla con los antinflamatorios.
El ejercicio y la alimentación sana resultan muy importantes para mejorar el dolor de espalda en pacientes con sobrepeso.
Del mismo modo la fisioterapia tiene un papel importante para casi todas las personas con enfermedad discal. Los terapeutas enseñan la forma de levantar objetos de forma adecuada, vestirse y desempeñar otras actividades. También se trabajará en el fortalecimiento de los músculos que ayudan a mantener la columna de forma adecuada.
Las inyecciones de esteroides en el área de la espalda donde se localiza la hernia discal pueden ayudar a controlar el dolor durante algunos meses o incluso de forma definitiva.
La cirugía puede ser una opción para los pocos pacientes cuyos síntomas no desaparecen a pesar de otros tratamientos y el tiempo.
La mayoría de las personas mejora con tratamiento. Sólo un pequeño porcentaje puede seguir sufriendo de dolor de espalda crónico aún después del tratamiento.
Pueden pasar de varios meses a un año o más para poder reanudar todas las actividades sin referir dolor en la espalda. Es posible que las personas que se desempeñen en trabajos que impliquen levantar objetos pesados o hacer esfuerzos sobrecargando la espalda necesiten cambiar sus actividades laborales para evitar reproducir nuevamente el dolor.
Prevención
Pueden ayudar a prevenir las lesiones de espalda el hecho de usar las técnicas apropiadas para levantar objetos (higiene postural) y controlar el peso.
Algunos médicos recomiendan el uso de corsés de espalda que pueden ayudar a prevenir lesiones en personas cuyo trabajo les exige que levanten objetos pesados. Sin embargo, el uso excesivo de estos dispositivos puede debilitar los músculos abdominales y de la espalda lo que puede empeorar la situación.
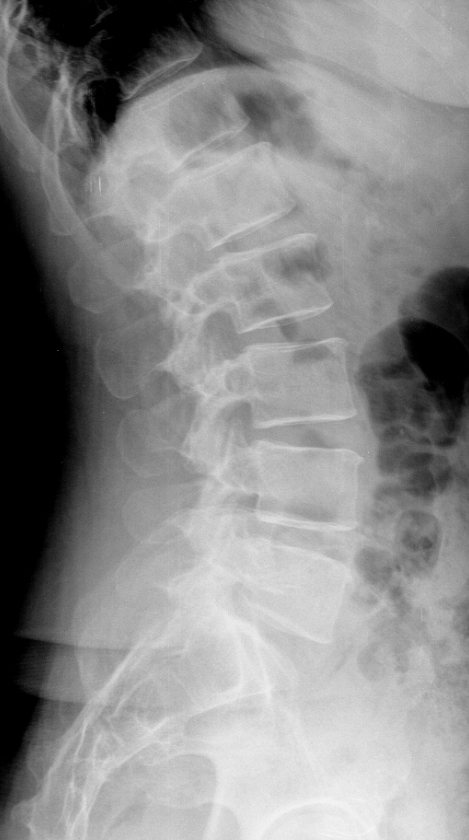
Los síntomas empeoran lentamente con el tiempo, refiriendo el paciente sensación de debilidad, calambres o dolor en la espalda y en las extremidades.
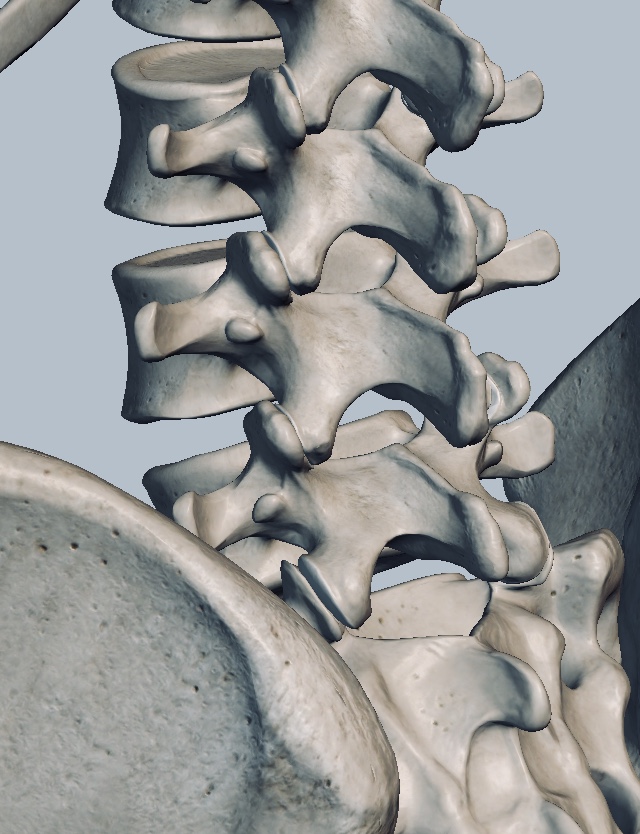
La estenosis raquídea por lo general ocurre a medida que una persona envejece y los discos intervertrebrales se deterioran.
La sintomatología tiene mayor probabilidad de estar presentes o empeorar al estar de pie o caminar y, con frecuencia, disminuirá o desaparecerá al sentarse o inclinarse hacia adelante.
La mayoría de las personas con estenosis raquídea no pueden caminar durante un período de tiempo prolongado o distancia (llamado claudicación neurógena). Puede manifestar una sintomatología muy agravada como la dificultad o poco equilibrio al caminar y problemas con el control de esfínteres.
Se pueden hacer estudios complementarios como la electromiografía, Resonancia Nuclear Magnética y estudio radiológico simple.
Cuando el dolor de espalda no desaparece por completo o si llega a ser más doloroso, el hecho de aprender a cuidar de su espalda en casa (higiene postural), puede ayudar al paciente a evitar la cirugía.
El médico especialista puede remitir al paciente al fisioterapeuta, quien le ayudará a tratar de reducir su dolor además le mostrará cómo hacer los ejercicios que fortalezcan los músculos.
La terapia con calor pueden aliviar su dolor durante las reagudizaciones ayudada de analgesia.
Si el dolor no responde a estos tratamientos o se pierde movimiento o sensibilidad, puede requerir cirugía. La cirugía se realiza para disminuir la presión sobre los nervios o la médula espinal.
Los síntomas de la estenosis raquídea con frecuencia empeoran con el tiempo, pero esto puede suceder muy lentamente.
La cirugía de la columna vertebral con frecuencia aportará alivio total o parcial de los síntomas. La artrodesis vertebral (cirugía de fijación vertebral) es una opción de tratamiento quirúrgico.
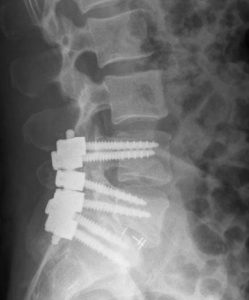
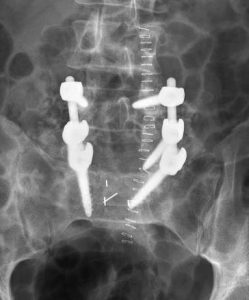
Los problemas de la columna vertebral son posibles después de dicha cirugía. El segmento de la columna vertebral situada por encima y por debajo de una artrodesis vertebral probablemente resultará más sobrecargada con el transcurso del tiempo.
Se debe de consultar de forma inmediata si tiene síntomas tales como dificultad o poco equilibrio al caminar y problemas con el control de esfínteres.